Sekitar 1,2% orang akan didiagnosis kanker tiroid selama hidup mereka. Dalam 40 tahun terakhir, berkat meluasnya penggunaan pencitraan dan diperkenalkannya biopsi tusuk jarum halus, tingkat deteksi kanker tiroid telah meningkat secara signifikan, dan insiden kanker tiroid telah meningkat tiga kali lipat. Pengobatan kanker tiroid telah berkembang pesat dalam 5 hingga 10 tahun terakhir, dengan berbagai protokol baru yang mendapatkan persetujuan regulatori.
Paparan radiasi pengion selama masa kanak-kanak paling erat kaitannya dengan kanker tiroid papiler (1,3 hingga 35,1 kasus/10.000 orang-tahun). Sebuah studi kohort yang menskrining 13.127 anak di bawah usia 18 tahun yang tinggal di Ukraina setelah kecelakaan nuklir Chernobyl tahun 1986 untuk kanker tiroid menemukan total 45 kasus kanker tiroid dengan risiko relatif berlebih sebesar 5,25/Gy untuk kanker tiroid. Terdapat pula hubungan dosis-respons antara radiasi pengion dan kanker tiroid. Semakin muda usia saat radiasi pengion diterima, semakin tinggi risiko terkena kanker tiroid terkait radiasi, dan risiko ini bertahan hampir 30 tahun setelah paparan.
Sebagian besar faktor risiko kanker tiroid bersifat permanen: usia, jenis kelamin, ras atau etnis, dan riwayat keluarga kanker tiroid merupakan prediktor risiko terpenting. Semakin tua usia, semakin tinggi insidensinya dan semakin rendah tingkat kesintasan. Kanker tiroid tiga kali lebih umum terjadi pada wanita dibandingkan pria, dengan tingkat yang relatif konstan di seluruh dunia. Variasi genetik pada garis keturunan 25% pasien karsinoma tiroid meduler berkaitan dengan sindrom tumor endokrin multipel bawaan tipe 2A dan 2B. 3% hingga 9% pasien kanker tiroid berdiferensiasi baik memiliki faktor keturunan.
Tindak lanjut terhadap lebih dari 8 juta penduduk di Denmark menunjukkan bahwa gondok nodular non-toksik berkaitan dengan peningkatan risiko kanker tiroid. Dalam sebuah studi kohort retrospektif terhadap 843 pasien yang menjalani operasi tiroid untuk nodul tiroid unilateral atau bilateral, gondok, atau penyakit tiroid autoimun, kadar tirotropin serum (TSH) praoperasi yang lebih tinggi berkaitan dengan kanker tiroid: 16% pasien dengan kadar TSH di bawah 0,06 mIU/L mengalami kanker tiroid, sementara 52% pasien dengan TSH≥5 mIU/L mengalami kanker tiroid.
Penderita kanker tiroid seringkali tidak menunjukkan gejala. Sebuah studi retrospektif terhadap 1.328 pasien kanker tiroid di 16 pusat di 4 negara menunjukkan bahwa hanya 30% (183/613) yang menunjukkan gejala saat diagnosis. Pasien dengan massa di leher, disfagia, sensasi benda asing, dan suara serak biasanya memiliki kondisi yang lebih serius.
Kanker tiroid biasanya muncul sebagai nodul tiroid yang teraba. Insiden kanker tiroid pada nodul yang teraba dilaporkan masing-masing sekitar 5% dan 1% pada wanita dan pria di wilayah dengan kecukupan yodium di dunia. Saat ini, sekitar 30% hingga 40% kanker tiroid ditemukan melalui palpasi. Pendekatan diagnostik umum lainnya meliputi pencitraan non-tiroid (misalnya, ultrasonografi karotis, leher, tulang belakang, dan dada); Pasien dengan hipertiroidisme atau hipotiroidisme yang belum menyentuh nodul akan menjalani ultrasonografi tiroid; Pasien dengan nodul tiroid yang sudah ada akan diulangi pemeriksaan ultrasonografinya; Penemuan tak terduga kanker tiroid yang tersembunyi ditemukan selama pemeriksaan patologi pascaoperasi.
Ultrasonografi merupakan metode evaluasi yang lebih disukai untuk nodul tiroid yang teraba atau temuan pencitraan nodul tiroid lainnya. Ultrasonografi sangat sensitif dalam menentukan jumlah dan karakteristik nodul tiroid serta fitur berisiko tinggi yang terkait dengan risiko keganasan, seperti iregularitas marginal, fokus gema yang kuat dan tertusuk, dan invasi ekstra-tiroid.
Saat ini, diagnosis dan pengobatan kanker tiroid yang berlebihan merupakan masalah yang menjadi perhatian khusus banyak dokter dan pasien, dan dokter harus berusaha menghindari diagnosis yang berlebihan. Namun, keseimbangan ini sulit dicapai karena tidak semua pasien kanker tiroid stadium lanjut dan metastasis dapat merasakan nodul tiroid, dan tidak semua diagnosis kanker tiroid berisiko rendah dapat dihindari. Misalnya, mikrokarsinoma tiroid yang jarang terjadi dan mungkin tidak pernah menimbulkan gejala atau kematian dapat didiagnosis secara histologis setelah operasi untuk penyakit tiroid jinak.
Terapi intervensi minimal invasif seperti ablasi frekuensi radio dengan panduan ultrasonografi, ablasi gelombang mikro, dan ablasi laser menawarkan alternatif yang menjanjikan untuk pembedahan ketika kanker tiroid risiko rendah memerlukan perawatan. Meskipun mekanisme kerja dari ketiga metode ablasi sedikit berbeda, pada dasarnya mereka serupa dalam hal kriteria pemilihan tumor, respons tumor, dan komplikasi pascaoperasi. Saat ini, sebagian besar dokter sepakat bahwa fitur tumor yang ideal untuk intervensi minimal invasif adalah karsinoma papiler tiroid interna dengan diameter <10 mm dan >5 mm dari struktur yang peka terhadap panas seperti trakea, esofagus, dan saraf laring rekuren. Komplikasi yang paling umum setelah perawatan tetap berupa cedera panas yang tidak disengaja pada saraf laring rekuren di dekatnya, yang mengakibatkan suara serak sementara. Untuk meminimalkan kerusakan pada struktur di sekitarnya, disarankan untuk menjaga jarak yang aman dari lesi target.
Sejumlah penelitian telah menunjukkan bahwa intervensi minimal invasif dalam pengobatan mikrokarsinoma papiler tiroid memiliki efikasi dan keamanan yang baik. Meskipun intervensi minimal invasif untuk kanker tiroid papiler risiko rendah telah memberikan hasil yang menjanjikan, sebagian besar penelitian bersifat retrospektif dan berfokus pada Tiongkok, Italia, dan Korea Selatan. Selain itu, tidak ada perbandingan langsung antara penggunaan intervensi minimal invasif dan pengawasan aktif. Oleh karena itu, ablasi termal dengan panduan ultrasonografi hanya cocok untuk pasien kanker tiroid risiko rendah yang bukan kandidat untuk perawatan bedah atau yang lebih menyukai pilihan perawatan ini.
Di masa mendatang, bagi pasien dengan kanker tiroid yang signifikan secara klinis, terapi intervensi minimal invasif dapat menjadi pilihan pengobatan lain dengan risiko komplikasi yang lebih rendah dibandingkan pembedahan. Sejak tahun 2021, teknik ablasi termal telah digunakan untuk mengobati pasien kanker tiroid di bawah 38 mm (T1b~T2) dengan karakteristik risiko tinggi. Namun, studi retrospektif ini melibatkan kohort pasien yang kecil (berkisar antara 12 hingga 172) dan periode tindak lanjut yang singkat (rata-rata 19,8 hingga 25,0 bulan). Oleh karena itu, diperlukan penelitian lebih lanjut untuk memahami manfaat ablasi termal dalam pengobatan pasien kanker tiroid yang signifikan secara klinis.
Pembedahan tetap menjadi metode pengobatan utama untuk karsinoma tiroid berdiferensiasi yang dicurigai atau dikonfirmasi secara sitologi. Ada kontroversi mengenai cakupan tiroidektomi yang paling tepat (lobektomi dan tiroidektomi total). Pasien yang menjalani tiroidektomi total memiliki risiko pembedahan yang lebih besar daripada mereka yang menjalani lobektomi. Risiko pembedahan tiroid meliputi kerusakan saraf laring berulang, hipoparatiroidisme, komplikasi luka, dan kebutuhan suplementasi hormon tiroid. Di masa lalu, tiroidektomi total merupakan pengobatan pilihan untuk semua kanker tiroid berdiferensiasi > 10 mm. Namun, sebuah studi tahun 2014 oleh Adam dkk. menunjukkan bahwa tidak ada perbedaan yang signifikan secara statistik dalam risiko kelangsungan hidup dan kekambuhan antara pasien yang menjalani lobektomi dan tiroidektomi total untuk kanker tiroid papiler 10 mm hingga 40 mm tanpa fitur risiko tinggi secara klinis.
Oleh karena itu, saat ini, lobektomi biasanya lebih disukai untuk kanker tiroid unilateral berdiferensiasi baik < 40 mm. Tiroidektomi total umumnya direkomendasikan untuk kanker tiroid berdiferensiasi baik berukuran 40 mm atau lebih besar dan kanker tiroid bilateral. Jika tumor telah menyebar ke kelenjar getah bening regional, diseksi kelenjar getah bening sentral dan lateral leher harus dilakukan. Hanya pasien dengan kanker tiroid meduler dan beberapa kanker tiroid volume besar yang berdiferensiasi baik, serta pasien dengan agresi tiroid eksternal, yang memerlukan diseksi kelenjar getah bening sentral profilaksis. Diseksi kelenjar getah bening serviks lateral profilaksis dapat dipertimbangkan untuk pasien dengan kanker tiroid meduler. Pada pasien dengan dugaan karsinoma tiroid meduler herediter, kadar plasma norepinefrin, kalsium, dan hormon paratiroid (PTH) harus dievaluasi sebelum operasi untuk mengidentifikasi sindrom MEN2A dan menghindari feokromositoma dan hiperparatiroidisme yang terlewatkan.
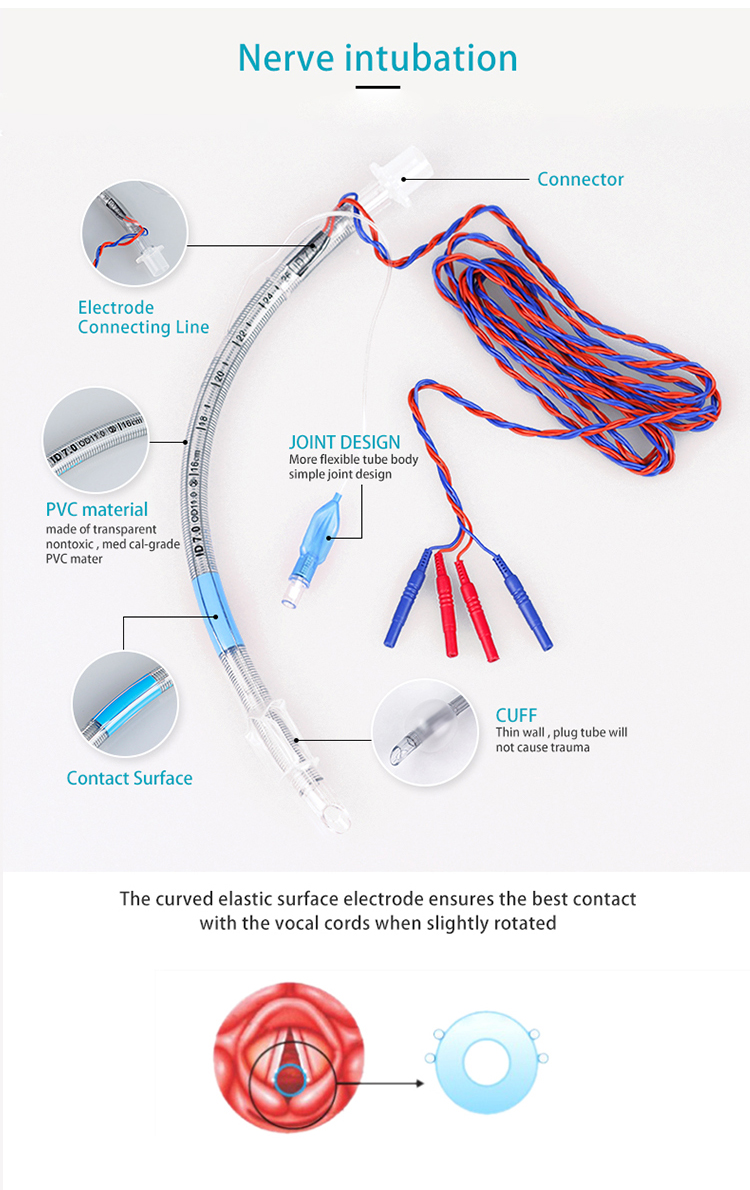
Intubasi saraf terutama digunakan untuk menghubungkan dengan monitor saraf yang sesuai untuk menyediakan jalan napas yang tidak mengganggu dan untuk memantau aktivitas otot dan saraf intraoperatif di laring.
Produk Tabung Endotrakeal EMG klik di sini
Waktu posting: 16-Mar-2024