Seratus tahun yang lalu, seorang pria berusia 24 tahun dirawat di Rumah Sakit Umum Massachusetts (MGH) karena demam, batuk, dan kesulitan bernapas.
Pasien tampak sehat selama tiga hari sebelum masuk rumah sakit, kemudian mulai merasa tidak enak badan, disertai rasa lelah, sakit kepala, dan nyeri punggung. Kondisinya memburuk selama dua hari berikutnya dan ia menghabiskan sebagian besar waktunya di tempat tidur. Sehari sebelum masuk rumah sakit, ia mengalami demam tinggi, batuk kering, dan menggigil, yang digambarkan pasien seperti "berjongkok" dan sama sekali tidak bisa bangun dari tempat tidur. Ia mengonsumsi 648 mg aspirin setiap empat jam dan mengalami sedikit perbaikan dari sakit kepala dan nyeri punggung. Namun, pada hari masuk rumah sakit, ia datang ke rumah sakit setelah bangun pagi dengan dispnea, disertai nyeri dada subxiphoid, yang diperparah dengan napas dalam dan batuk.
Saat masuk, suhu rektal berkisar antara 39,5°C hingga 40,8°C, denyut jantung 92 hingga 145 denyut/menit, dan laju pernapasan 28 hingga 58 denyut/menit. Pasien tampak gugup dan tegang. Meskipun terbungkus selimut tebal, rasa dinginnya tetap terasa. Sesak napas, disertai batuk hebat paroksismal, mengakibatkan nyeri hebat di bawah tulang dada, batuk berdahak merah muda, kental, dan sedikit bernanah.
Pulsasi apikal teraba di ruang interkostal kelima di sisi kiri sternum, dan tidak ada pembesaran jantung yang diamati pada perkusi. Auskultasi mengungkapkan denyut jantung yang cepat, irama jantung yang konsisten, terdengar di apeks jantung, dan sedikit murmur sistolik. Suara napas berkurang di sisi kanan punggung dari sepertiga di bawah tulang belikat, tetapi tidak ada rales atau frikatif pleura yang terdengar. Sedikit kemerahan dan pembengkakan di tenggorokan, amandel diangkat. Bekas luka operasi perbaikan hernia inguinalis kiri terlihat di perut, dan tidak ada pembengkakan atau nyeri tekan di perut. Kulit kering, suhu kulit tinggi. Jumlah sel darah putih antara 3700 dan 14500/ul, dan neutrofil menyumbang 79%. Tidak ada pertumbuhan bakteri yang diamati dalam kultur darah.
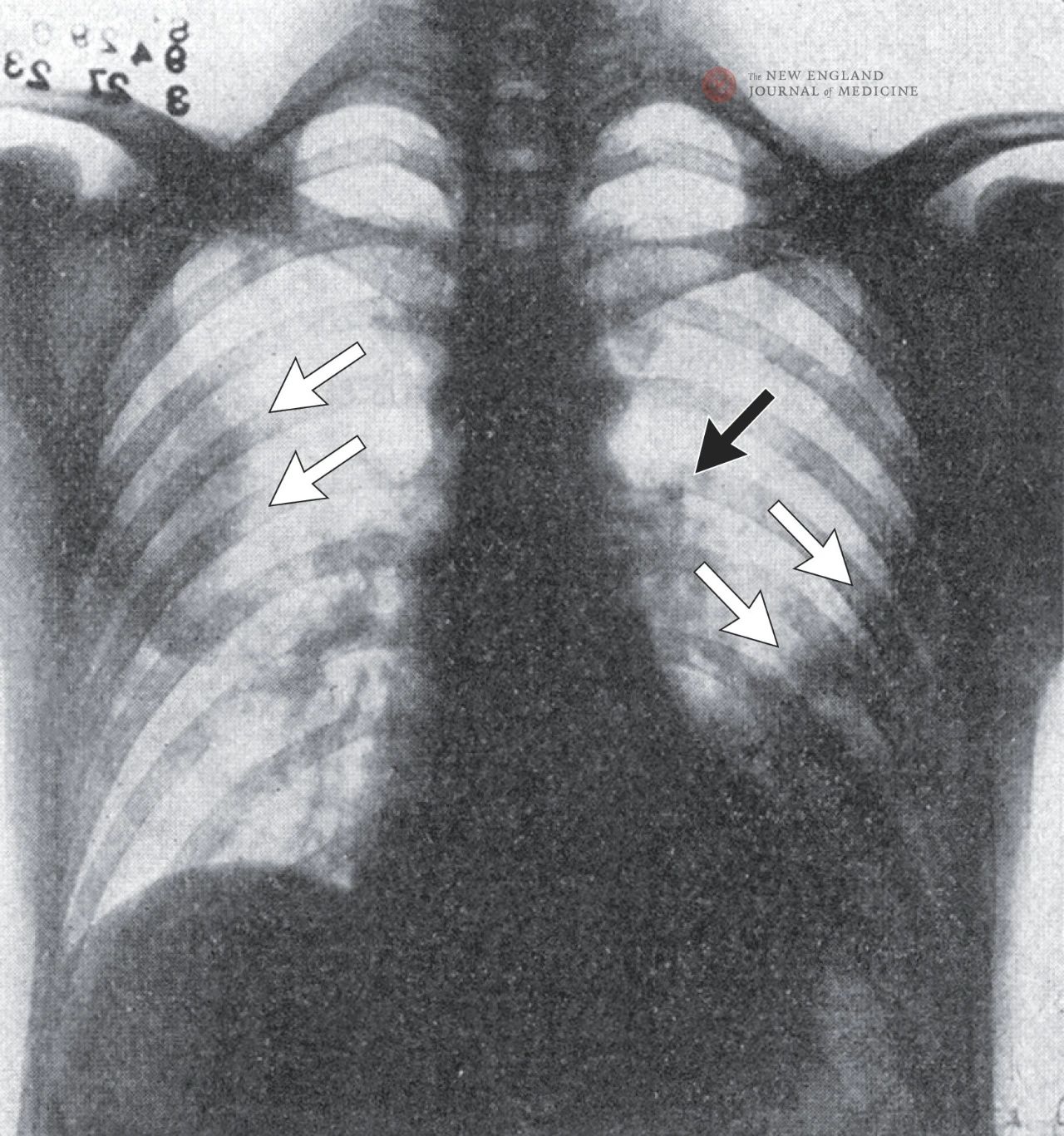
Foto rontgen dada menunjukkan bayangan bercak di kedua sisi paru-paru, terutama di lobus kanan atas dan lobus kiri bawah, yang menunjukkan pneumonia. Pembesaran hilus kiri paru-paru menunjukkan kemungkinan pembesaran kelenjar getah bening, kecuali efusi pleura kiri.
Pada hari kedua rawat inap, pasien mengalami dispnea dan nyeri dada terus-menerus, dan dahaknya bernanah dan berwarna merah. Pemeriksaan fisik menunjukkan adanya konduksi murmur sistolik di apeks paru, dan perkusi di bagian bawah paru kanan terdengar redup. Papula kecil dan kongestif muncul di telapak tangan kiri dan jari telunjuk kanan. Dokter menggambarkan kondisi pasien sebagai "suram". Pada hari ketiga, dahak bernanah menjadi lebih jelas. Rasa redup di punggung bawah kiri meningkat sementara tremor taktil diperburuk. Suara pernapasan bronkial dan beberapa rales dapat terdengar di punggung kiri sepertiga dari bawah tulang belikat. Perkusi di punggung kanan sedikit redup, suara pernapasan jauh, dan rales sesekali terdengar.
Pada hari keempat, kondisi pasien semakin memburuk dan ia meninggal malam itu.
Diagnosa
Pria berusia 24 tahun tersebut dirawat di rumah sakit pada Maret 1923 dengan demam akut, menggigil, nyeri otot, sesak napas, dan nyeri dada akibat pleuritis. Tanda dan gejalanya sangat mirip dengan infeksi virus pernapasan, seperti influenza, dengan kemungkinan infeksi bakteri sekunder. Mengingat gejala-gejala ini sangat mirip dengan kasus-kasus selama pandemi flu tahun 1918, influenza mungkin merupakan diagnosis yang paling masuk akal.
Meskipun manifestasi klinis dan komplikasi influenza modern sangat mirip dengan pandemi tahun 1918, komunitas ilmiah telah mencapai terobosan penting dalam beberapa dekade terakhir, termasuk identifikasi dan isolasi virus influenza, pengembangan teknik diagnostik cepat, pengenalan pengobatan antivirus yang efektif, serta penerapan sistem surveilans dan program vaksinasi. Menengok kembali pandemi flu 1918 tidak hanya merefleksikan pelajaran dari sejarah, tetapi juga mempersiapkan kita dengan lebih baik untuk pandemi di masa mendatang.
Pandemi flu 1918 bermula di Amerika Serikat. Kasus pertama yang terkonfirmasi terjadi pada 4 Maret 1918, pada seorang juru masak Angkatan Darat di Fort Riley, Kansas. Kemudian, Lorrin Miner, seorang dokter di Haskell County, Kansas, mendokumentasikan 18 kasus flu parah, termasuk tiga kematian. Ia melaporkan temuan ini ke Departemen Kesehatan Masyarakat AS, tetapi tidak ditanggapi dengan serius.
Para sejarawan meyakini bahwa kegagalan otoritas kesehatan masyarakat saat itu dalam merespons wabah tersebut berkaitan erat dengan konteks khusus Perang Dunia I. Agar tidak memengaruhi jalannya perang, pemerintah tetap bungkam mengenai tingkat keparahan wabah tersebut. John Barry, penulis The Great Flu, mengkritik fenomena tersebut dalam sebuah wawancara pada tahun 2020: "Pemerintah berbohong, mereka menyebutnya flu biasa, dan mereka tidak mengatakan yang sebenarnya kepada publik." Sebaliknya, Spanyol, negara netral pada saat itu, adalah yang pertama melaporkan flu tersebut di media, yang menyebabkan infeksi virus baru tersebut dinamai "flu Spanyol", meskipun kasus-kasus paling awal tercatat di Amerika Serikat.
Antara September dan Desember 1918, diperkirakan 300.000 orang meninggal dunia akibat influenza di Amerika Serikat, 10 kali lipat jumlah kematian akibat semua penyebab di Amerika Serikat pada periode yang sama pada tahun 1915. Flu menyebar dengan cepat melalui penempatan militer dan pergerakan personel. Tentara tidak hanya berpindah-pindah di antara pusat-pusat transportasi di timur, tetapi juga membawa virus ke medan perang di Eropa, menyebarkan flu ke seluruh dunia. Diperkirakan lebih dari 500 juta orang telah terinfeksi dan sekitar 100 juta orang telah kehilangan nyawa.
Perawatan medis sangat terbatas. Perawatan utamanya bersifat paliatif, termasuk penggunaan aspirin dan opiat. Satu-satunya pengobatan yang mungkin efektif adalah infus plasma konvalesen – yang sekarang dikenal sebagai terapi plasma konvalesen. Namun, vaksin flu lambat tiba karena para ilmuwan belum mengidentifikasi penyebab flu. Selain itu, lebih dari sepertiga dokter dan perawat Amerika telah diberhentikan karena keterlibatan mereka dalam perang, sehingga sumber daya medis semakin langka. Meskipun vaksin untuk kolera, tifus, pes, dan cacar telah tersedia, pengembangan vaksin influenza masih belum memadai.
Melalui pelajaran pahit dari pandemi influenza 1918, kita belajar pentingnya keterbukaan informasi, kemajuan penelitian ilmiah, dan kerja sama di bidang kesehatan global. Pengalaman-pengalaman ini memberikan wawasan berharga untuk mengatasi ancaman kesehatan global serupa di masa mendatang.
Virus
Selama bertahun-tahun, agen penyebab "flu Spanyol" diduga adalah bakteri Pfeiffer (sekarang dikenal sebagai Haemophilus influenzae), yang ditemukan dalam dahak banyak, tetapi tidak semua, pasien. Namun, bakteri ini dianggap sulit dikultur karena kondisi kulturnya yang tinggi, dan karena belum ditemukan pada semua kasus, komunitas ilmiah selalu mempertanyakan perannya sebagai patogen. Penelitian selanjutnya menunjukkan bahwa Haemophilus influenzae sebenarnya adalah patogen dari infeksi ganda bakteri yang umum terjadi pada influenza, alih-alih virus yang secara langsung menyebabkan influenza.
Pada tahun 1933, Wilson Smith dan timnya membuat terobosan. Mereka mengambil sampel dari pembilas faring pasien flu, menyaringnya melalui filter bakteri untuk menghilangkan bakteri, lalu menguji filtrat steril tersebut pada musang. Setelah masa inkubasi dua hari, musang yang terpapar mulai menunjukkan gejala yang mirip dengan influenza manusia. Penelitian ini merupakan yang pertama kali mengonfirmasi bahwa influenza disebabkan oleh virus, bukan bakteri. Dalam melaporkan temuan ini, para peneliti juga mencatat bahwa infeksi sebelumnya dengan virus dapat secara efektif mencegah infeksi ulang oleh virus yang sama, yang menjadi dasar teoretis untuk pengembangan vaksin.
Beberapa tahun kemudian, rekan Smith, Charles Stuart-Harris, saat mengamati seekor musang yang terinfeksi influenza, secara tidak sengaja tertular virus tersebut dari paparan dekat bersin musang tersebut. Virus yang diisolasi dari Harris kemudian berhasil menginfeksi seekor musang yang tidak terinfeksi, menegaskan kembali kemampuan virus influenza untuk menyebar antara manusia dan hewan. Dalam laporan terkait, para penulis mencatat bahwa "dapat dibayangkan bahwa infeksi laboratorium dapat menjadi titik awal epidemi."
Vaksin
Setelah virus flu diisolasi dan diidentifikasi, komunitas ilmiah segera mulai mengembangkan vaksin. Pada tahun 1936, Frank Macfarlane Burnet pertama kali menunjukkan bahwa virus influenza dapat tumbuh secara efisien dalam telur yang telah dibuahi, sebuah penemuan yang menghasilkan teknologi terobosan untuk produksi vaksin yang masih digunakan secara luas hingga saat ini. Pada tahun 1940, Thomas Francis dan Jonas Salk berhasil mengembangkan vaksin flu pertama.
Kebutuhan akan vaksin sangat mendesak bagi militer AS, mengingat dampak buruk influenza terhadap pasukan AS selama Perang Dunia I. Pada awal 1940-an, tentara Angkatan Darat AS termasuk yang pertama menerima vaksin flu. Pada tahun 1942, penelitian menunjukkan bahwa vaksin tersebut efektif dalam memberikan perlindungan, dan orang yang divaksinasi secara signifikan lebih kecil kemungkinannya tertular flu. Pada tahun 1946, vaksin flu pertama disetujui untuk penggunaan sipil, membuka babak baru dalam pencegahan dan pengendalian flu.
Ternyata mendapatkan vaksin flu memiliki dampak yang signifikan: orang yang tidak divaksinasi memiliki kemungkinan 10 hingga 25 kali lebih besar terkena flu daripada mereka yang divaksinasi.
Pengawasan
Surveilans influenza dan galur virus spesifiknya sangat penting untuk memandu respons kesehatan masyarakat dan menyusun jadwal vaksinasi. Mengingat sifat influenza yang global, sistem surveilans nasional dan internasional sangat diperlukan.
Pusat Pengendalian dan Pencegahan Penyakit (CDC) didirikan pada tahun 1946 dan awalnya berfokus pada penelitian wabah penyakit seperti malaria, tifus, dan cacar. Dalam lima tahun setelah pembentukannya, CDC membentuk Layanan Intelijen Epidemi untuk menyediakan pelatihan khusus dalam menyelidiki wabah penyakit. Pada tahun 1954, CDC membentuk sistem pengawasan influenza pertamanya dan mulai menerbitkan laporan berkala tentang aktivitas influenza, yang menjadi dasar bagi pencegahan dan pengendalian influenza.
Di tingkat internasional, Organisasi Kesehatan Dunia (WHO) mendirikan Sistem Pengawasan dan Respons Influenza Global pada tahun 1952, bekerja sama erat dengan Inisiatif Berbagi Data Influenza Global (GISAID) untuk membentuk sistem pengawasan influenza global. Pada tahun 1956, WHO selanjutnya menetapkan CDC sebagai pusat kolaborasi di bidang pengawasan, epidemiologi, dan pengendalian influenza, yang memberikan dukungan teknis dan panduan ilmiah untuk pencegahan dan pengendalian influenza global. Pembentukan dan keberlanjutan pengoperasian sistem pengawasan ini memberikan jaminan penting bagi respons global terhadap epidemi dan pandemi influenza.
Saat ini, CDC telah membangun jaringan pengawasan influenza domestik yang ekstensif. Empat komponen inti pengawasan influenza meliputi pengujian laboratorium, pengawasan kasus rawat jalan, pengawasan kasus rawat inap, dan pengawasan kematian. Sistem pengawasan terpadu ini memberikan dukungan penting untuk memandu pengambilan keputusan kesehatan masyarakat dan respons terhadap pandemi influenza..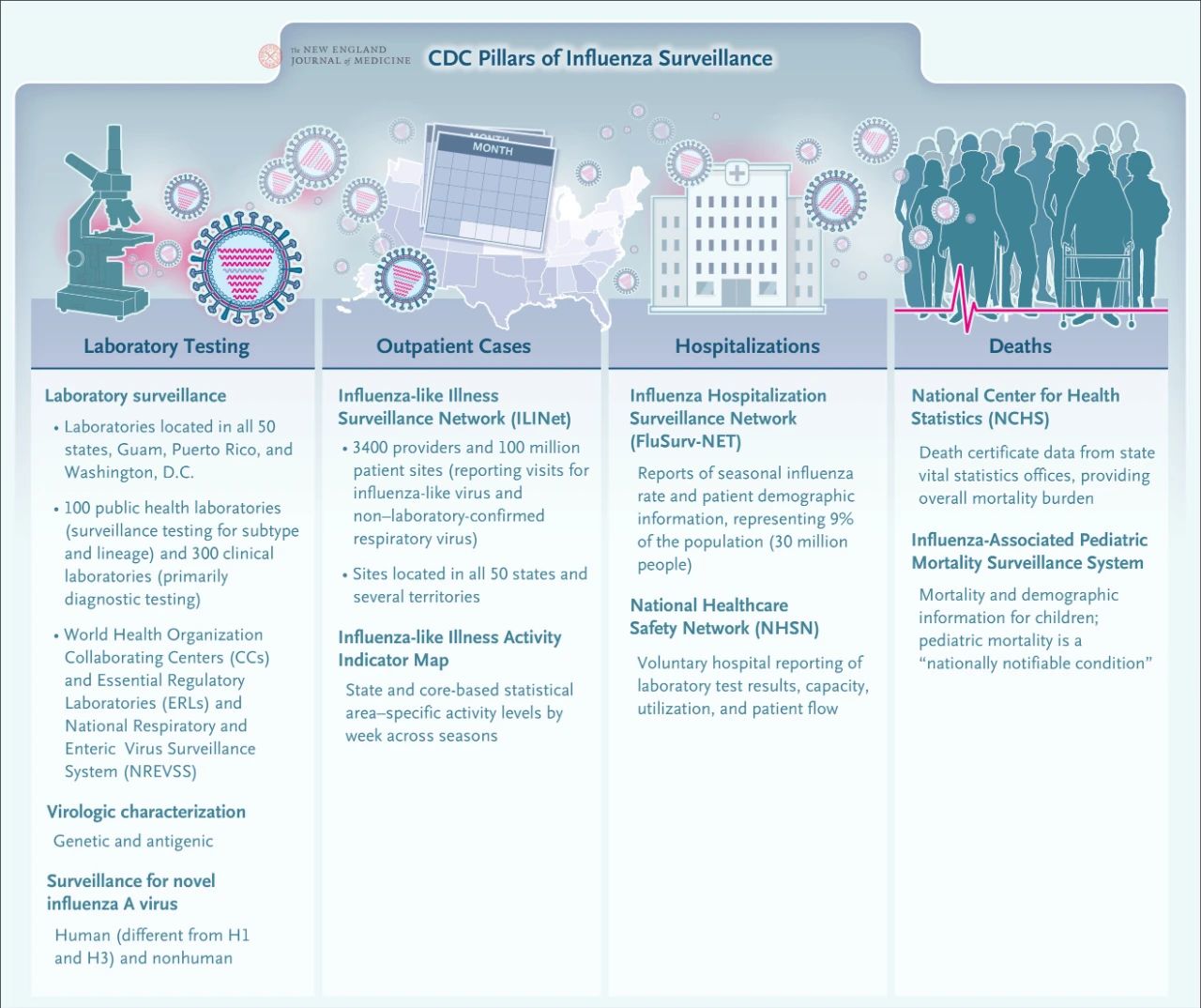
Sistem Pengawasan dan Respons Influenza Global mencakup 114 negara dan memiliki 144 pusat influenza nasional, yang bertanggung jawab atas pengawasan influenza berkelanjutan sepanjang tahun. CDC, sebagai anggota, bekerja sama dengan laboratorium di negara lain untuk mengirimkan isolat virus influenza ke WHO untuk pembuatan profil antigenik dan genetik, serupa dengan proses yang dilakukan laboratorium AS dalam mengirimkan isolat ke CDC. Kerja sama antara Amerika Serikat dan Tiongkok selama 40 tahun terakhir telah menjadi bagian penting dari keamanan dan diplomasi kesehatan global.
Waktu posting: 21-Des-2024